La conception d’un enfant reste entourée de nombreuses interrogations, notamment concernant les moments propices à la fécondation. Contrairement aux idées reçues, la fertilité féminine ne se limite pas strictement à la période d’ovulation classique. Les mécanismes reproductifs révèlent une complexité qui dépasse le cadre théorique du cycle menstruel de 28 jours. Cette réalité biologique soulève des questions fondamentales sur la planification familiale et la contraception. Comprendre ces subtilités s’avère essentiel pour toutes les femmes, qu’elles souhaitent concevoir ou éviter une grossesse non planifiée.
Physiologie du cycle menstruel et mécanismes de la fertilité féminine
Le cycle menstruel constitue un processus complexe orchestré par de multiples hormones et structures anatomiques. Cette machinerie biologique présente des variations individuelles significatives qui influencent directement les possibilités de conception. La durée moyenne de 28 jours masque une réalité bien plus nuancée, où seulement 10 à 15% des femmes présentent effectivement cette régularité parfaite.
Phase folliculaire et maturation ovocytaire sous influence FSH
La phase folliculaire débute avec les menstruations et s’étend jusqu’à l’ovulation. Durant cette période, l’hormone folliculostimulante (FSH) sécrétée par l’hypophyse stimule le développement des follicules ovariens. Cette stimulation n’est pas uniforme et peut varier considérablement d’un cycle à l’autre, créant des fenêtres de fertilité imprévisibles.
Les œstrogènes produits par les follicules en développement augmentent progressivement, préparant l’endomètre à une éventuelle nidation. Cette montée œstrogénique modifie également la glaire cervicale, la rendant plus perméable aux spermatozoïdes plusieurs jours avant l’ovulation théorique. Ces modifications hormonales créent des conditions favorables à la fécondation bien avant le pic ovulatoire traditionnel.
Pic de LH et déclenchement de l’ovulation au 14ème jour
Le surge de l’hormone lutéinisante (LH) représente le signal déclencheur de l’ovulation. Cependant, ce pic peut survenir à des moments variables selon les individus et les cycles. Des facteurs comme le stress, l’alimentation, l’exercice physique ou les variations de poids peuvent modifier significativement ce timing naturel.
L’ovulation elle-même ne dure que 12 à 48 heures, mais cette brièveté ne limite pas la période fertile. Les spermatozoïdes conservent leur capacité fécondante jusqu’à 5 à 7 jours dans l’appareil génital féminin, élargissant considérablement la fenêtre de conception possible. Cette survie prolongée explique pourquoi des rapports ayant lieu plusieurs jours avant l’ovulation peuvent aboutir à une grossesse.
Phase lutéale et sécrétion progestéronique du corps jaune
Après l’ovulation, le follicule se transforme en corps jaune et sécrète principalement de la progestérone. Cette hormone prépare l’endomètre à la nidation et maintient les conditions utérines favorables à l’embryon. La phase lutéale présente généralement une durée plus stable que la phase folliculaire, mais des variations existent néanmoins.
Des dysfonctionnements de cette phase peuvent engendrer des saignements intermittents parfois confondus avec des règles normales. Ces hémorragies de privation masquent alors la réalité du cycle et peuvent conduire
à une interprétation erronée de la chronologie ovulatoire. Une femme peut par exemple croire qu’un saignement correspond au début d’un nouveau cycle, alors qu’il survient en réalité après une ovulation déjà passée. Dans ce contexte, un rapport sexuel placé « hors période fertile » en apparence peut, en pratique, coïncider avec une fenêtre de fertilité encore ouverte.
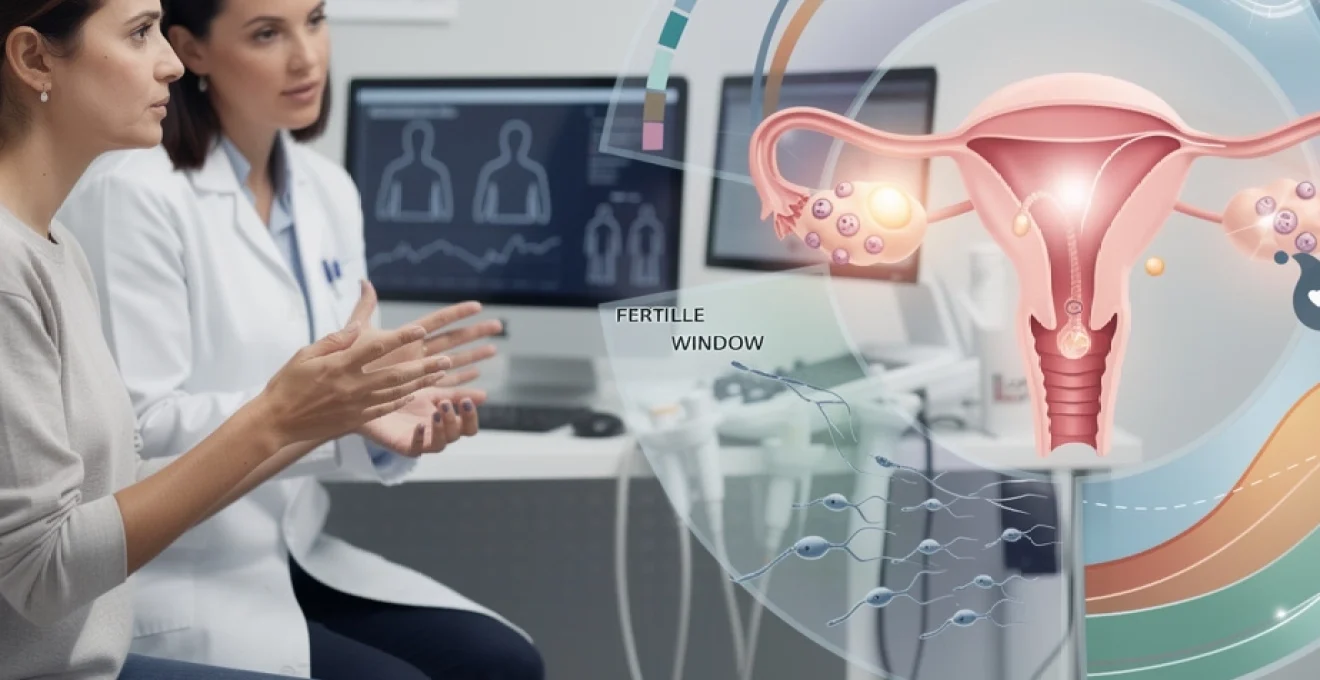
Fenêtre de fertilité et durée de vie des gamètes
La notion de « fenêtre de fertilité » permet de mieux comprendre pourquoi l’on peut tomber enceinte hors de la stricte période d’ovulation. Elle correspond à l’ensemble des jours durant lesquels la rencontre entre un spermatozoïde viable et un ovocyte encore fécondable est possible. Chez la plupart des femmes, cette fenêtre s’étend de 4 à 5 jours avant l’ovulation jusqu’à 24 à 48 heures après.
Les spermatozoïdes peuvent survivre en moyenne 3 à 5 jours dans les voies génitales féminines, certains jusqu’à 7 jours dans une glaire cervicale de bonne qualité. L’ovocyte, lui, ne reste fécondable qu’entre 12 et 24 heures, parfois un peu plus. C’est l’addition de ces deux durées de vie qui élargit la période potentielle de conception, bien au-delà du seul « jour J » de l’ovulation.
Concrètement, un rapport survenu plusieurs jours avant l’ovulation peut aboutir à une grossesse si des spermatozoïdes sont encore présents et aptes à féconder lorsque l’ovocyte est libéré. À l’inverse, un rapport survenant juste après l’ovulation peut aussi être fertile si l’ovocyte n’a pas encore perdu sa capacité de fécondation. Cette élasticité temporelle explique pourquoi il est difficile de définir des « jours sûrs » sans recours à une contraception fiable.
Ovulation spontanée hors cycle : anovulation et dysovulation pathologiques
L’idée d’une ovulation parfaitement calée à la moitié du cycle ne reflète pas toujours la réalité clinique. De nombreuses femmes présentent des cycles irréguliers, des ovulations décalées ou de véritables périodes d’anovulation. Ces particularités peuvent paradoxalement favoriser des grossesses en dehors de la période d’ovulation « théorique », précisément parce que le moment de libération de l’ovocyte devient imprévisible.
On parle de dysovulation lorsque l’ovulation est rare, de mauvaise qualité ou survient à des moments inhabituellement précoces ou tardifs dans le cycle. Certaines pathologies endocriniennes, métaboliques ou iatrogènes (liées à des traitements) peuvent perturber profondément ce mécanisme. Pour vous, cela signifie qu’un rapport jugé « sans risque » car distant du milieu de cycle peut, dans certains cas, coïncider avec une ovulation anarchique.
Syndrome des ovaires polykystiques (SOPK) et ovulations multiples
Le syndrome des ovaires polykystiques (SOPK) est l’une des causes les plus fréquentes de troubles ovulatoires. Il se caractérise par une hyperandrogénie, une résistance à l’insuline et une perturbation du cycle avec des règles espacées ou imprévisibles. Contrairement à une idée répandue, SOPK ne signifie pas systématiquement absence totale d’ovulation, mais plutôt ovulations irrégulières, parfois multiples ou de qualité variable.
Chez certaines patientes, plusieurs pics d’hormone lutéinisante (LH) peuvent survenir au cours du même cycle, chacun étant susceptible de déclencher une ovulation. Cette activité hormonale chaotique rend extrêmement difficile la prédiction de la période fertile. Vous pouvez donc ovuler de manière inattendue, en début, en milieu ou même en fin de cycle, et tomber enceinte alors que vous pensiez être en jours infertiles.
De plus, les saignements observés dans le SOPK ne correspondent pas toujours à de vraies menstruations consécutives à une ovulation. Il peut s’agir de saignements anovulatoires, c’est-à-dire survenant sans qu’un ovocyte ait été libéré. En conséquence, se fier uniquement à la date des dernières règles pour estimer une période d’ovulation est particulièrement hasardeux dans ce contexte.
Dysfonctionnements hypothalamo-hypophysaires et libération anarchique de LH
L’ovulation dépend d’un dialogue finement réglé entre l’hypothalamus, l’hypophyse et les ovaires. L’hypothalamus sécrète la GnRH, qui stimule l’hypophyse à libérer la FSH et la LH. Si ce système de régulation se dérègle, en raison par exemple d’un trouble hypothalamo-hypophysaire, le rythme de production de LH peut devenir irrégulier, voire anarchique.
Dans ces situations, le fameux « pic de LH » susceptible de déclencher l’ovulation peut survenir à des moments inattendus. Le cycle perd alors sa structure classique, et l’ovulation peut se produire bien avant ou bien après la période habituellement attendue. Le corps ne fonctionne plus comme une horloge suisse, mais plutôt comme un métronome déréglé dont les battements deviennent difficilement prévisibles.
Certains facteurs de mode de vie, comme une perte de poids importante, un exercice physique intensif ou des troubles alimentaires, peuvent également perturber ce système hypothalamo-hypophysaire. Pour vous, cela se traduit par des cycles tantôt longs, tantôt courts, avec de possibles ovulations « surprise » qui peuvent conduire à une grossesse hors période d’ovulation estimée.
Stress oxydatif et ruptures folliculaires prématurées
Le stress ne se limite pas à un ressenti psychologique : il se traduit aussi biologiquement par un stress oxydatif, c’est-à-dire un excès de radicaux libres dans l’organisme. Ces molécules réactives peuvent altérer la qualité des cellules, y compris celle des follicules ovariens. Sous l’effet de ces agressions, certains follicules peuvent se rompre plus tôt que prévu, provoquant une ovulation prématurée.
Des études suggèrent qu’une inflammation chronique de bas grade, associée à une mauvaise hygiène de vie (tabac, pollution, alimentation déséquilibrée), participe aussi à ces ruptures folliculaires anarchiques. Vous pouvez ainsi ovuler quelques jours seulement après la fin de vos règles, alors que vous pensiez être encore en période non fertile. À l’inverse, le stress peut aussi retarder l’ovulation et la déplacer vers la fin du cycle.
Ce décalage imprévisible contribue à brouiller les repères calendaires classiques. C’est un peu comme si la « programmation » interne de votre cycle avançait ou reculait sans prévenir. Dans ce contexte, se baser uniquement sur le calcul des jours du cycle pour éviter une grossesse devient une méthode très aléatoire.
Hyperstimulation ovarienne iatrogène et ovulations ectopiques
Certaines femmes suivent des traitements de stimulation ovarienne dans le cadre d’un projet de grossesse, qu’il s’agisse de simples inducteurs de l’ovulation ou de protocoles plus complexes de procréation médicalement assistée. Ces traitements ont pour but de recruter plusieurs follicules et d’augmenter la probabilité d’obtenir un ovocyte fécondable. Mais ils peuvent aussi induire des ovulations multiples ou décalées par rapport au schéma spontané.
Dans ces protocoles, la fenêtre de fertilité ne se limite plus à un jour précis, mais peut s’étendre sur plusieurs jours, parfois de manière difficile à anticiper sans suivi médical rapproché. On parle parfois, de façon imagée, d’« ovulations ectopiques » pour désigner ces libérations ovocytaires survenant à des moments inattendus du cycle stimulé. Des rapports sexuels non protégés en dehors des consignes médicales peuvent alors aboutir à des grossesses non planifiées.
Par ailleurs, certains médicaments non spécifiquement destinés à la fertilité, comme certaines hormones thyroïdiennes ou corticoïdes pris au long cours, peuvent également influencer le fonctionnement ovarien. Même si l’effet est plus discret qu’en cas d’hyperstimulation contrôlée, il peut suffire à modifier le timing de l’ovulation et à rendre la période fertile plus difficile à cerner.
Grossesses documentées lors de menstruations et saignements anovulatoires
De nombreuses femmes pensent qu’il est impossible de tomber enceinte pendant les règles. Pourtant, des grossesses débutant à la suite de rapports sexuels pendant des menstruations ont été décrites dans la littérature médicale. Comment l’expliquer ? Principalement par des cycles courts, des ovulations précoces et des saignements qui ne correspondent pas toujours à de « vraies » règles.
Chez une femme ayant un cycle de 21 à 24 jours, l’ovulation peut survenir dès le 7e ou 8e jour du cycle. Si les règles durent 5 à 6 jours et que des rapports non protégés ont lieu en fin de menstruations, des spermatozoïdes peuvent encore être présents et viables au moment où l’ovulation précoce se produit. Le rapport a donc lieu en apparence « en période non fertile », mais coïncide en réalité avec l’ouverture de la fenêtre de fertilité.
Autre situation fréquente : les saignements anovulatoires ou les spottings (petits saignements intermenstruels). Ils peuvent être confondus avec des règles peu abondantes, alors qu’ils surviennent parfois en pleine période ovulatoire. Vous pensez alors débuter un nouveau cycle, alors que vous êtes en réalité au cœur de votre période fertile. Un rapport sexuel à ce moment-là peut parfaitement conduire à une grossesse, même si vous êtes intimement convaincue d’être sous protection naturelle.
Enfin, certaines femmes présentent des règles dites « anniversaires » au début d’une grossesse, c’est-à-dire des saignements qui surviennent à la date attendue des menstruations malgré une fécondation déjà réalisée. Là encore, ces phénomènes illustrent à quel point les repères visuels (présence ou absence de sang) peuvent être trompeurs. Miser uniquement sur l’observation des saignements pour juger de sa fertilité ou de son infertilité est donc particulièrement risqué.
Spermogenèse masculine et capacité fécondante des spermatozoïdes
On se concentre souvent sur le cycle féminin, mais la fertilité masculine joue un rôle tout aussi décisif dans la possibilité de tomber enceinte hors période d’ovulation. La spermogenèse, c’est-à-dire la production de spermatozoïdes au sein des testicules, est un processus continu. Chaque jour, de nouveaux spermatozoïdes sont produits et maturent, de sorte que l’homme reste potentiellement fertile en permanence.
Cette disponibilité constante contraste avec la fenêtre très limitée de libération de l’ovocyte chez la femme. C’est précisément ce décalage qui explique qu’un simple rapport, même éloigné du jour exact de l’ovulation, puisse conduire à une grossesse. La qualité spermatique, la mobilité des spermatozoïdes et leur capacité à survivre dans les voies génitales féminines sont des paramètres clés pour comprendre cette fertilité « étendue ».
Survie spermatique dans les voies génitales féminines
Une fois déposés dans le vagin, les spermatozoïdes doivent franchir plusieurs barrières avant d’atteindre la trompe de Fallope. Ceux qui parviennent à traverser le col utérin et à remonter dans la cavité utérine peuvent y survivre plusieurs jours, à condition que l’environnement leur soit favorable. Dans une glaire cervicale de bonne qualité, la survie spermatique peut atteindre 5 à 7 jours.
Cette longévité relativement importante agit comme une « réserve » de fertilité. Un peu comme si une équipe de nageurs de fond attendait patiemment le signal de départ, certains spermatozoïdes restent en embuscade dans les cryptes cervicales, prêts à remonter vers la trompe dès que l’ovulation survient. Vous pouvez donc concevoir même si le dernier rapport sexuel remonte à plusieurs jours.
À l’inverse, un environnement vaginal acide, une glaire cervicale peu abondante ou trop visqueuse réduisent fortement cette durée de vie. C’est pourquoi des facteurs tels que le tabagisme, certaines infections ou une hygiène intime inadaptée peuvent influencer indirectement le risque de grossesse en modifiant la qualité de l’écosystème génital féminin.
Glaire cervicale et migration trans-tubaire des gamètes mâles
La glaire cervicale joue un rôle déterminant dans la capacité des spermatozoïdes à atteindre l’ovocyte. Sous l’influence des œstrogènes, elle devient abondante, filante et transparente, à l’image d’un blanc d’œuf cru. Dans ces conditions, elle forme de véritables « rails » microscopiques qui guident les spermatozoïdes à travers le col de l’utérus et facilitent leur progression vers les trompes.
En période non fertile, la glaire se transforme : elle devient plus épaisse, plus collante et moins abondante. On pourrait la comparer à un filtre serré qui laisse passer difficilement les gamètes. Cependant, même en dehors du pic ovulatoire, il existe souvent une phase de transition durant laquelle la glaire commence déjà à s’assouplir sous l’effet des œstrogènes croissants. Des rapports sexuels survenant à ce moment-là peuvent donc profiter d’une glaire déjà suffisamment favorable pour assurer une migration spermatique efficace.
Une fois dans la trompe de Fallope, les spermatozoïdes poursuivent leur déplacement vers la partie ampullaire, lieu habituel de la fécondation. Ce trajet trans-tubaire peut durer plusieurs heures, voire plus d’une journée. Si l’ovocyte est libéré pendant ce laps de temps, la rencontre devient possible, même si vous n’êtes plus techniquement dans le créneau exact du « jour d’ovulation ».
Capacitation spermatique et réaction acrosomiale différée
Les spermatozoïdes éjaculés ne sont pas immédiatement capables de féconder un ovocyte. Ils doivent d’abord subir un ensemble de modifications biochimiques appelé capacitation. Ce processus se déroule dans les voies génitales féminines et peut prendre plusieurs heures. Il modifie la membrane des spermatozoïdes et les prépare à la réaction acrosomiale, étape indispensable pour traverser les enveloppes de l’ovocyte.
La capacitation agit un peu comme une « mise en chauffe » progressive du gamète mâle. Tant qu’elle n’est pas achevée, même un spermatozoïde parvenu jusqu’à l’ovocyte ne pourra pas le féconder. Cette temporisation biologique explique qu’un rapport survenant en légère avance sur l’ovulation peut malgré tout aboutir à une fécondation : le temps que les spermatozoïdes se capacitent, l’ovocyte peut avoir été libéré.
La réaction acrosomiale, qui permet au spermatozoïde de perforer la zone pellucide (enveloppe de l’ovocyte), est elle aussi finement régulée. Si elle se déclenche trop tôt, le spermatozoïde perd sa capacité de fécondation avant même d’atteindre l’ovocyte. Si elle se produit au bon moment, la fusion des gamètes devient possible. Cette coordination subtile entre capacitation et réaction acrosomiale contribue à étendre la période durant laquelle un rapport sexuel peut potentiellement être fertile.
Facteurs endocriniens modulant la fertilité extra-ovulatoire
Au-delà du simple timing ovulatoire, de nombreux facteurs hormonaux influencent la probabilité de tomber enceinte hors période d’ovulation stricte. Les variations des taux d’œstrogènes, de progestérone, de prolactine, de cortisol ou encore des hormones thyroïdiennes peuvent modifier l’environnement utérin, la qualité de la glaire cervicale et la réceptivité de l’endomètre.
Par exemple, une hyperprolactinémie (taux de prolactine trop élevé) peut perturber l’ovulation, mais aussi induire des saignements irréguliers qui brouillent la perception de la période fertile. De même, une hypothyroïdie ou une hyperthyroïdie modifie souvent la durée des cycles et la qualité de la phase lutéale. Vous pouvez alors avoir l’impression d’être en fin de cycle infertile, alors qu’une ovulation tardive vient tout juste de se produire.
Les fluctuations de cortisol liées au stress chronique ne se contentent pas de déplacer l’ovulation ; elles peuvent aussi influencer la qualité de la muqueuse utérine. Un endomètre bien préparé reste réceptif à la nidation pendant quelques jours après la fécondation. Ainsi, même si l’ovulation s’est produite en décalé, l’utérus peut encore accueillir un embryon issu d’un rapport sexuel apparemment « hors période ». Cette plasticité endocrine explique pourquoi les méthodes de contraception dites « naturelles » basées uniquement sur le calcul des jours restent peu fiables.
À l’inverse, certains traitements hormonaux (contraceptifs, progestatifs, dispositifs intra-utérins hormonaux) visent précisément à verrouiller cette fenêtre de fertilité, en bloquant l’ovulation, en épaississant la glaire cervicale ou en rendant l’endomètre impropre à la nidation. Lorsque ces méthodes sont utilisées de manière inconstante ou interrompues brutalement, une ovulation de rebond peut survenir, parfois à un moment du cycle qui ne correspond à aucun schéma habituel.
Contraception d’urgence et prévention des grossesses non planifiées
Face à la difficulté de prédire avec précision sa période d’ovulation et de fertilité, la contraception d’urgence occupe une place essentielle dans la prévention des grossesses non désirées. Elle ne doit pas être considérée comme une méthode contraceptive de routine, mais comme un filet de sécurité en cas de rapport non protégé ou de défaillance d’un moyen contraceptif (préservatif rompu, pilule oubliée, dispositif déplacé).
Les pilules de contraception d’urgence à base de lévonorgestrel sont les plus connues. Elles agissent principalement en retardant ou en inhibant l’ovulation si celle-ci n’a pas encore eu lieu. Leur efficacité est maximale lorsqu’elles sont prises dans les 24 heures suivant le rapport à risque, mais elles peuvent être utilisées jusqu’à 72 heures. Plus on s’éloigne du moment du rapport, plus leur capacité à empêcher une grossesse diminue.
Une autre molécule, l’ulipristal acétate, permet d’allonger cette fenêtre d’action jusqu’à 120 heures (5 jours) après le rapport non protégé. Elle agit également en modulant le pic de LH et en retardant l’ovulation. Ces méthodes sont particulièrement utiles dans le contexte où la période ovulatoire réelle est difficile à connaître. Vous ne savez pas si vous étiez en période fertile ? La contraception d’urgence permet de réduire le risque, même en l’absence de certitude sur la date d’ovulation.
Enfin, le dispositif intra-utérin au cuivre (DIU au cuivre) peut aussi être utilisé comme contraception d’urgence, s’il est posé dans les 5 jours suivant le rapport à risque. Il empêche la fécondation et la nidation grâce à l’effet spermicides des ions cuivre et à la réaction inflammatoire locale dans l’endomètre. C’est l’une des méthodes les plus efficaces pour prévenir une grossesse après un rapport non protégé, tout en offrant ensuite une contraception de longue durée.
Quelle que soit la méthode choisie, il est important de rappeler qu’aucune contraception d’urgence ne protège des infections sexuellement transmissibles. De plus, si vos cycles sont irréguliers ou si vous présentez des symptômes inhabituels après un rapport à risque, réaliser un test de grossesse et consulter un professionnel de santé reste la meilleure façon de lever le doute. Dans un contexte où l’ovulation peut survenir plus tôt, plus tard ou plusieurs fois, la prudence et l’information restent vos meilleurs alliés.